Fondements scientifiques
Méthodologie - Biosurveillance

Francelyne Marano (1), Julien Caudeville (2), Sébastien Denys (2)
1. Professeure émérite, Université Paris Cité, ex-présidente de la Commission spécialisée « Risques liés à l’environnement », Haut Conseil de la santé publique
2. Direction santé, environnement, travail, Santé publique France
Télécharger le PDF de la synthèse
Les analyses d'articles sur le même sujet :
Synthèse publiée le : 29/06/2023
SYNTHÈSE :
Indicateurs composites en santé-environnement : un outil de politique publique ?
Les indicateurs associés aux plans de santé publique et à leurs actions sont nécessaires car ils ont pour objectif de permettre leur évaluation et de mesurer leur efficacité. Cependant, en matière de santé-environnement, les plans couvrent de très nombreuses actions de nature différente. C’est pourquoi, à côté des indicateurs simples nécessaires au suivi d’actions spécifiques, des indicateurs composites ou agrégés sont développés afin de pallier l’absence d’outils permettant d’avoir la vision globale souhaitée par les décideurs. S’ils présentent des limites liées aux incertitudes de certaines données et à la méthodologie utilisée pour leur agrégation, ils ont un réel intérêt d’aide à la priorisation d’action aux différentes échelles d’un territoire, à la comparaison des situations à l’international.
Les indicateurs associés aux plans de santé publique et à leurs actions sont nécessaires car ils ont pour objectif de permettre leur évaluation et de mesurer leur efficacité. D’après le Commissariat général au développement durable (CGDD) [1], un indicateur doit donner une information synthétique, généralement quantitative, pour caractériser un phénomène, une situation ou son évolution. Il peut donc être défini comme un outil indiquant les variations d’un phénomène basé sur des mesures et représentant de façon aussi précise que nécessaire ses variations [2].
En matière de santé-environnement, les plans couvrent de nombreuses actions, allant de la caractérisation du danger et du risque de facteurs environnementaux, à la mesure des impacts en population et combinent plusieurs types d’objectifs, de la surveillance à la recherche. Dès lors, la définition d’indicateurs est variable selon la finalité recherchée :
- évaluer les bénéfices du plan sur l’acquisition de connaissances dont sur des risques émergents ;
- évaluer les bénéfices des actions du plan sur la réduction des nuisances environnementales ;
- évaluer l’impact global du plan sur la santé en tenant compte du lien avec l’environnement.
Ce n’est donc pas un indicateur unique qui permettra d’évaluer une politique de santé-environnement mais plutôt une combinaison d’indicateurs, qu’il s’agisse d’indicateurs simples ou de construction plus complexe. Si l’on prend l’exemple de la pollution atmosphérique, il peut être défini une série d’indicateurs qui portent sur l’évolution des concentrations en polluants atmosphériques, il peut également être défini une série d’indicateurs qui porte sur l’évolution de la mortalité en lien avec la pollution atmosphérique. Dans le premier cas, l’information est issue de mesures ou de modélisations de l’environnement ; dans le deuxième cas, il s’agit de combiner les informations de mesures dans l’environnement à des informations épidémiologiques (relation exposition-mortalité ; fraction attribuable et données de mortalité en population).
Les indicateurs composites ou agrégés combinent des indicateurs simples pouvant avoir des dimensions de nature et de quantification différentes. D’après Joumard [2], le processus d'agrégation exige la représentativité du phénomène, la légitimité de la mécanique d'agrégation et la simplicité, gage de facilité d'utilisation et d'appropriation par l'utilisateur.
Indicateurs des plans nationaux santé-environnement depuis le PNSE1
Les experts du CGDD, sollicités en 2008 [3] pour fournir des indicateurs de suivi des actions du premier plan national santé-environnement (PNSE1), ont fait des propositions d’indicateurs simples d’exposition ou de santé sur des thématiques sélectionnées pour permettre le suivi des actions associées.
Leur travail de réflexion, à la fois méthodologique et pratique, avait fourni un jeu d’indicateurs « qui devaient permettre, à terme, de construire une cartographie de la santé environnementale en France offrant une vue aussi complète et actualisée que possible de l’état des conséquences sanitaires des pollutions et nuisances environnementales concernées et des facteurs qui les déterminent ». Ces indicateurs devaient utiliser les données d’observation des activités productrices de pollutions ou nuisances (industrie, transports, agriculture, habitat, etc.), les mesures de la qualité de l’eau ou de l’air, les données d’observation médicales et sanitaires (registres du cancer, déclarations obligatoires, données de la médecine du travail, etc.).
Huit thématiques sanitaires avaient été choisies : légionellose, intoxication au monoxyde de carbone, pollution atmosphérique due aux transports et ses impacts sanitaires, pollution atmosphérique toxique industrielle et ses impacts sanitaires, eau potable et pesticides, exposition au radon des enfants, substances cancérigènes, mutagènes et reprotoxiques (CMR), saturnisme infantile. Elles étaient complétées par deux thématiques transversales : développement de la recherche et de l’expertise en santé environnementale, information de la population.
Ces indicateurs devaient permettre de suivre les thématiques et les actions du plan, d’après un schéma qui nécessitait d’emblée de mettre en place des outils pour le recueil de toutes les données nécessaires (figure 1). Pour faciliter leur utilisation, ils devaient être simples à interpréter et régulièrement actualisés.
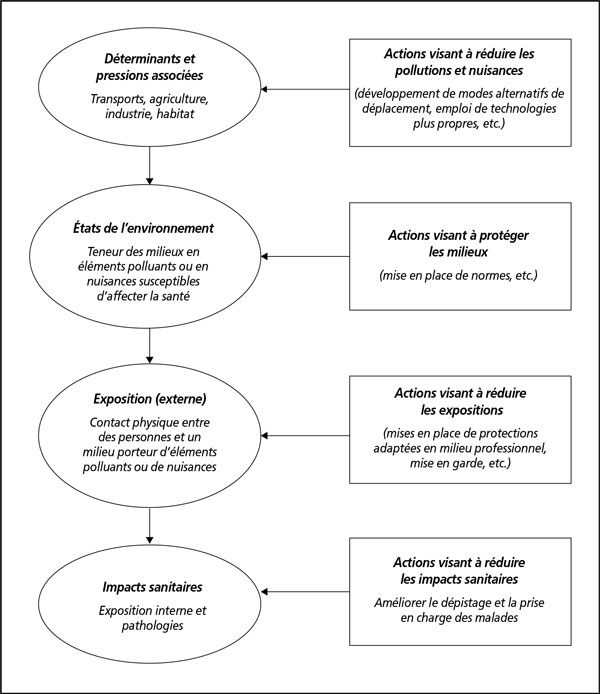
Figure 1. Les principales composantes des relations entre santé et environnement qui devraient permettre d’identifier les actions prioritaires susceptibles de prévenir des dommages sanitaires (d’après [1], p. 18).
Résultats insatisfaisants des indicateurs « simples » dans les PNSE
Le projet initial était conçu pour suivre les thématiques sélectionnées qui avaient vocation à s’enrichir en fonction de l’évolution des plans, mais il dépendait des données nécessaires à la construction des indicateurs. Malheureusement, dans le domaine santé-environnent, il est souvent difficile d’obtenir des données statistiques homogènes, fiables, représentatives, exhaustives et suivies dans le temps pour la quantification des expositions et des impacts sanitaires. Un effort important pour l’acquisition de données d’exposition dans les différents milieux a été réalisé depuis le premier plan, effort qui est souligné dans le dernier rapport du Haut Conseil de la santé publique sur l’ensemble des PNSE et PRSE de 2004 à 2019 [4]. En effet, des données régulières ont été fournies pour la légionellose, le saturnisme, la pollution de l’air et ses impacts sanitaires, les pesticides dans l’eau. En revanche, d’autres thématiques ont été suivies de façon irrégulière voire pas du tout. Par ailleurs, s’agissant des thématiques émergentes comme les nanomatériaux et les perturbateurs endocriniens, les actions méritent d’être poursuivies. En effet, s’agissant des perturbateurs endocriniens par exemple, le programme national de biosurveillance a permis d’acquérir de nombreux indicateurs d’évaluation des expositions de la population générale ou de populations vulnérables. Néanmoins, le suivi temporel de ces indicateurs et l’évaluation de l’impact de la réglementation sur l’exposition de la population aux substances chimiques ne seront possibles que par l’affectation de moyens et de ressources durables à ce programme. Il en est de même pour l’ensemble des réseaux de surveillance sur lesquels s’appuient ces indicateurs.
Enfin, si les données d’exposition se sont enrichies, avec en particulier, le développement d’outils de mesure et de nouvelles méthodologies, les données sanitaires disponibles actuellement ne sont pas suffisamment représentatives des impacts sanitaires, de sorte que le projet d’une cartographie de la santé environnementale en France reste à faire. Par ailleurs, les travaux de l'Inspection générale des affaires sociales (IGAS)[1] et du Conseil général de l'environnement et du développement durable (CGEDD)[2] ont soulevé le problème de l’absence d’indicateurs pour permettre l’évaluation du troisième PNSE. Ceci a conduit le groupe de préparation du PNSE4 dédié aux indicateurs et accès aux données à émettre différentes propositions d’indicateurs.
Des indicateurs composites pour une vision globale de la santé environnementale ?
Afin de pallier l’absence d’outils permettant d’avoir cette vision globale souhaitée par les décideurs, une réflexion sur des indicateurs composites n’excluant pas l’utilisation d’indicateurs simples a été demandée et réalisée par le Haut Conseil de la santé publique en amont du dernier plan national santé-environnement (PNSE4). Trois types indicateurs composites ont été proposés [5].
Indicateurs composites portant sur les contaminations environnementales
IQUALE (indicateur de la qualité des environnements pour la population) a été élaboré dans le cadre de la préparation du PNSE4 par un groupe de travail piloté par l’Ineris pour fournir un indicateur environnemental composite :
- agrégé au niveau national pour évaluer l’évolution temporelle de la contamination des milieux ;
- déclinable au niveau territorial ;
- agrégé au niveau populationnel pour estimer la distribution des expositions, notamment selon la défaveur sociale.
Treize indicateurs environnementaux ont été proposés [6] pour décrire les deux grandes dimensions de l’indicateur composite : les indicateurs d’exposition et les indicateurs d’« effets environnementaux » décrivant la dégradation de l’environnement et des écosystèmes et les menaces pour l’environnement et les populations, immédiates ou différées, la limitation de l’accès aux ressources, les sources de stress potentiel liées à des situations de pollution ou de nuisances. La démarche s’inspire de l’outil CalEnviroScreen développé par l’Office of Environmental Health Hazard Assessment (OEHHA) en Californie. Un important travail d’adaptation des critères et pondérations proposés dans la méthode californienne aux données françaises a été réalisé pour hiérarchiser les données des variables qualitatives (activité des installations classées, types de contamination, etc.).
Un autre indicateur composite, CISTERRES (cartographie d’indices de vulnérabilité et de résilience au service des territoires en environnement et santé), développé à l’université de Lille [7], vise à qualifier la situation de communes en intégrant à la fois les risques auxquels les territoires sont confrontés (contraintes péjoratives), mais également les ressources dont ils disposent pour y faire face (facteurs ayant un effet positif). La méthode permet d’agréger une cinquantaine d’indicateurs individuels, pour six dimensions (santé, social, environnement, politique, services, économie) dans trois indices pour chaque commune : un indice portant sur son niveau de vulnérabilité (contraintes péjoratives), un indice portant sur son niveau de résilience (facteurs positifs), un indice conjoint vulnérabilité et résilience. Chaque commune peut ensuite être catégorisée au regard de cet indice conjoint.
Indicateurs composites portant sur l’impact sanitaire
Cette démarche s’appuie sur le Global Burden of Disease (GBD) élaboré par l’OMS depuis les années 1990. Elle vise à estimer les années de vie en bonne santé perdues, exprimées en DALY (disability-adjusted life years : années de vie ajustées sur l’incapacité) à travers 369 maladies ou traumatismes, liés à 87 facteurs de risque. Le modèle permet d’établir une estimation de la morbidité prématurée liée à chacun des facteurs en ventilant ces DALY par maladie ou groupe de maladies. Lorsque les connaissances permettent de déterminer la fraction de maladies attribuables à différents facteurs de risque environnementaux, il est possible d’identifier la morbidité liée à l’exposition à ces facteurs ainsi que le poids qui leur est imputable dans les années de vie en bonne santé perdues pour chaque pathologie. Il s’agit de la démarche environmental burden of disease (EBoD). Santé publique France a été identifiée comme pilote d’une telle estimation pour la France dans le cadre du PNSE4.
Indicateurs de bien-être et de qualité de vie
Plusieurs indices de bien-être ont été développés à l’échelle internationale ou nationale, étroitement liés à la dynamique du développement durable. La santé est abordée dans sa dimension globale et positive avec l’ensemble des déterminants sociaux et environnementaux. Ils juxtaposent des éléments appartenant à la fois au domaine de la santé et de l’environnement et intègrent des approches qualitatives qui prennent en compte les perceptions des populations. Ils permettent de dresser des cartographies pour faire apparaître d’éventuelles disparités entre les territoires. Ils offrent des comparaisons possibles entre différents pays, dans la mesure où elles sont appuyées sur les échelles communes et notamment en lien avec une réflexion sur le développement durable, par exemple le « Better Life Index » de l’OCDE [7]. Ce sont également des indices développés à l’échelle locale qui peuvent aider la prise de décision des acteurs locaux, par exemple l’IBEST, indicateur de bien-être soutenable et territorialisé pour la ville de Grenoble [8]. L’Union européenne a financé des recherches sur ces approches dans le cadre du programme GREENH-City lancé en 2017 et une étude coordonnée par l’École des hautes Études en Santé Publique (EHESP) en association avec l’université de Genève et qui a pour objectif d’identifier les politiques et modes d’intervention sur les espaces verts en relation avec un indicateur de bien-être environnemental et sanitaire [9, 10].
Conclusion : les indicateurs composites, un outil pertinent en santé-environnement ?
Les indicateurs composites ou agrégés associent et synthétisent plusieurs indicateurs simples qui peuvent ne pas avoir tous la même dimension, ils ont donc pour but une lecture simplifiée, plus rapide, d’un phénomène aussi complexe que l’évaluation de la relation entre l’environnement et la santé de la population. Cette méthodologie est assez contestable mais constitue une structuration intéressante du maximum d’informations disponibles dans un contexte spécifique d’aide à la décision et de simplification assumée.
Une telle demande est portée par les pouvoirs publics car elle doit permettre de cerner l’évolution des relations entre l’état de santé globale de la population et les expositions, dont les facteurs de stress provoqués par un environnement dégradé ou par des activités polluantes jusqu’aux inégalités socioenvironnementales. On comprend bien que les acteurs publics, en particulier les acteurs politiques, sont intéressés par des marqueurs simples susceptibles de présenter au public les effets effectifs de leurs actions.
Il en découle que le choix d’indicateurs pertinents nécessite de s’appuyer sur une définition claire des usages et des objectifs visés, qui peuvent être variés et multiples :
- identifier des priorités d’action ;
- piloter une politique structurelle ou sectorielle ;
- mesurer des progrès réalisés ;
- valoriser une action.
Dans le cas d’un suivi rapproché d’une planification, l’indicateur développé doit être suffisamment dynamique. Les indicateurs environnementaux (émissions ou contaminations) peuvent suivre des fluctuations en fonction de l’évolution des déterminants de l’environnement sur des périodes courtes. En ce sens, ils sont plus sensibles pour caractériser une évolution temporelle que des indicateurs sanitaires qui évoluent très peu dans un temps court (latence entre l’apparition des effets sanitaires et l’exposition, inertie des phénomènes mesurés, effets attendus pour les générations futures, etc.). Par ailleurs, il est difficile de relier une amélioration d’un indicateur sanitaire à une réduction d’un facteur de risque environnemental. Les actions d’un plan visant à réduire les expositions peuvent avoir des effets croisés et pour lesquels il existe de nombreuses incertitudes en termes d’impact sanitaire. Ceci constitue donc les limites d’utilisation de ces indicateurs. Ce sont nécessairement plusieurs indicateurs qui permettent d’évaluer un plan aussi large qu’un PNSE, et les indicateurs simples et complexes ne doivent pas être mis en opposition. Ils reflètent différents niveaux d’action et répondent à différentes questions et objectifs. Une action sur une source est une action de santé publique par définition et pour en évaluer l’efficacité, mesurer la réduction de la source et des concentrations est une information indispensable. Le lien avec la santé répond à une demande politique et sociétale mais avec une complexité de construction différente et qui intègre d’autres déterminants. Il conviendrait donc de disposer d’une cartographie des différents indicateurs à renseigner pour évaluer un plan, ce qui n’existe pas actuellement.
Malgré tout, à condition de ne pas leur faire dire plus qu’ils ne peuvent, les indicateurs composites ont un réel intérêt d’aide à la priorisation d’action aux différentes échelles d’un territoire, à la comparaison des situations à l’international et enfin sur la structuration des systèmes d’information en santé-environnement via l’identification des données manquantes.
Références
[1] Commissariat général au développement durable (CGDD). Éléments de méthodologie pour l’élaboration d’indicateurs de suivi et d’évaluation des politiques publiques : le cas du Plan national santé environnement, 2008 : http://temis.documentation.developpement-durable.gouv.fr/docs/Temis/0065/Temis-0065949/18295.pdf
[2] Joumard R. Indicateurs d’environnement et de développement durable. 4th International Conférence on Energy, Materials, Applied Energetics and Pollution (ICEMAEP’2018). Université des Frères Mentouri Constantine 1, Constantine, Algérie, 2018 : 60-71.
[3] Commissariat général au développement durable (CGDD). Vers un tableau de la santé environnementale en France : les indicateurs d’état du plan national santé environnement 2004-2008, 2008 : http://temis.documentation.developpement-durable.gouv.fr/docs/Temis/0065/Temis-0065952/18296.pdf
[4] Haut Conseil de la santé publique. Évaluation globale des Plans nationaux santé - environnement (2004-2019). Rapport mars 2022 : https://www.hcsp.fr/Explore.cgi/avisrapportsdomaine?clefr=1223
[5] Haut Conseil de la santé publique. Rapport relatif aux indicateurs composites en santé-environnement, mars 2021.
[6] Caudeville J. Construction de l’indicateur de qualité des environnements pour la population. Restitution de la méthodologie élaborée par le groupe de travail sous l’égide du GT3 « données, indicateurs » de préfiguration du PNSE4, 2020 : https://www.ineris.fr/sites/ineris.fr/files/contribution/Documents/Rapport-Ineris-20-201069-2574515_IQUALE.pdf
[7] Lanier C, Brousmiche D, Deram A, et al. Caractérisation de l’hétérogénéité spatiale des IESS par une approche spatialisée de la balance résilience/vulnérabilité. Environ, Risque & Santé 2020 ; 19 : 250-6.
[8] OECD. « Executive summary », dans How's Life? 2020 : Measuring Well-being. Paris : Éditions OCDE : https://doi.org/10.1787/ea714361-en
[9] IBEST : Construction d’Indicateurs de Bien Être Soutenable Territorialisé. Contexte et origine du projet IBEST. Centre de recherche en économie de Grenoble : https://creg.univ-grenoble-alpes.fr/recherche/projets-recherche/projet-ibest
[10] GREENH-City (GouveRnance pour l’Equité, l’EnviroNment et la Santé dans la Cité) : https://hal.ehesp.fr/GREENH-CITY
[1] https://www.igas.gouv.fr/IMG/pdf/2017-176R_.pdf
[2] https://medias.vie-publique.fr/data_storage_s3/rapport/pdf/194000580.pdf
Synthèse publiée le : 17/05/2022
SYNTHESE :
Projet européen « PARC »
(Partnership for the Assessment of Risks from Chemicals)
Christophe Rousselle
Agence nationale de sécurité sanitaire de l’alimentation, de l’environnement et du travail, Maisons-Alfort
Synthèse publiée le : 01/04/2016
Biosurveillance humaine et pollutions chimiques de l’environnement
Sylvaine Ronga-Pezeret
Service des études médicales d’EDF
45-47, rue Kleber
92300 Levallois-Perret
France
sylvaine.ronga@edf.fr




